Il diabete è una patologia cronica sempre più diffusa in Italia: secondo i dati rilasciati dall’ISTAT, nel 2020 è stata stimata una prevalenza del diabete pari al 5,9%, che equivale a oltre 3,5 milioni di persone.
Ciò che molti non sanno è che il diabete non influisce solo sui livelli di zucchero nel sangue, ma può avere conseguenze importanti su diversi organi, inclusi gli occhi. La vista, infatti, è uno degli ambiti più delicati e vulnerabili alle alterazioni metaboliche legate al diabete, spesso in modo silenzioso e progressivo.
Con il tempo, livelli glicemici non ben controllati possono danneggiare i vasi sanguigni della retina, alterare la trasparenza delle strutture oculari e compromettere la funzione visiva. Chi soffre di diabete può andare incontro a condizioni come la retinopatia diabetica, l’edema maculare, la cataratta precoce o l’aumento della pressione oculare, che possono svilupparsi anche in assenza di sintomi evidenti nelle fasi iniziali, rendendo fondamentale la prevenzione e il monitoraggio regolare.
La buona notizia è che oggi, grazie a diagnosi precoci, tecnologie di imaging avanzate e trattamenti mirati, possiamo gestire efficacemente le complicazioni oculari del diabete e ridurre il rischio di perdita visiva.
Vediamo quali sono le principali complicazioni oculari legate al diabete, come riconoscerle, quali controlli effettuare e quali strategie adottare per preservare la qualità della visione.
Perché il diabete colpisce la vista
Capire perché il diabete colpisce la vista è fondamentale per prevenire e gestire le complicazioni oculari legate a questa patologia. Il meccanismo principale è legato all’eccesso di zuccheri nel sangue (iperglicemia) che, nel tempo, può danneggiare i vasi sanguigni più piccoli e delicati del nostro organismo. Tra questi, quelli della retina sono particolarmente vulnerabili.
La retina è una sottile membrana situata nella parte posteriore dell’occhio, ricchissima di capillari, il cui compito è nutrire le cellule visive e permettere una corretta trasmissione delle immagini al cervello. Quando la glicemia rimane elevata per periodi prolungati, questi piccoli vasi si indeboliscono, diventano più fragili e permeabili.
Questo processo spiega i principali danni agli occhi del diabete, come la retinopatia diabetica, in cui la retina non riceve più il giusto equilibrio di ossigeno e sostanze nutritive. In risposta, l’occhio può tentare di creare nuovi vasi sanguigni, spesso però anomali e fragili, aumentando ulteriormente il rischio di sanguinamenti e perdita visiva.
Un esempio semplice per capire il fenomeno è pensare allo zucchero come a una sostanza “appiccicosa”: quando circola in eccesso nel sangue, rende più difficile il normale flusso nei capillari, li irrita e ne compromette la struttura. Con il tempo, questo stress continuo influisce sul legame tra diabete e salute oculare, favorendo non solo la retinopatia, ma anche altre condizioni come l’edema maculare, la cataratta precoce e un aumento del rischio di glaucoma.
La buona notizia è che mantenere un buon controllo glicemico e sottoporsi a controlli oculistici regolari permette di individuare questi cambiamenti nelle fasi iniziali, quando è ancora possibile intervenire in modo efficace.
Riconoscere i sintomi: segnali da non sottovalutare
Uno degli aspetti più insidiosi delle complicazioni oculari legate al diabete è che, nelle fasi iniziali, possono non provocare dolore. Per questo è fondamentale saper riconoscere per tempo i sintomi di problemi agli occhi legati al diabete e non ignorare anche i cambiamenti visivi apparentemente lievi.
Tra i segnali del diabete sulla vista più comuni troviamo l’annebbiamento visivo, che può comparire in modo intermittente o diventare progressivamente più stabile, rendendo difficile leggere o distinguere i dettagli. Un altro campanello d’allarme è la visione sdoppiata, spesso legata a un’alterazione della funzione dei nervi oculari o a un coinvolgimento della retina.
Molti pazienti riferiscono anche la comparsa di macchie scure, puntini o filamenti mobili nel campo visivo (le cosiddette “mosche volanti”), che possono indicare piccoli sanguinamenti o alterazioni del microcircolo retinico. La difficoltà a mettere a fuoco, soprattutto passando rapidamente dalla visione da lontano a quella da vicino, è un altro sintomo frequente, così come una ridotta sensibilità ai contrasti o una percezione dei colori meno vivida.
Specifichiamo che questi campanelli d’allarme sugli occhi legati al diabete possono peggiorare gradualmente e senza dolore, motivo per cui spesso vengono sottovalutati o attribuiti alla stanchezza o all’età. In realtà, proprio l’assenza di fastidio rende le complicazioni oculari del diabete particolarmente pericolose: quando i sintomi diventano evidenti, il danno può essere già avanzato.
Per questo, in presenza di diabete, qualsiasi variazione della vista va monitorata subito attraverso controlli oculistici regolari e mirati.
Le principali complicazioni oculari del diabete
Il diabete può coinvolgere l’occhio in modi diversi e a vari livelli, dando origine a complicazioni che interessano sia la retina sia altre strutture oculari fondamentali per la visione. Come abbiamo detto, alcune di queste condizioni si sviluppano lentamente e senza sintomi evidenti nelle fasi iniziali, mentre altre possono progredire più rapidamente se il controllo metabolico non è adeguato.
Ecco le patologie più frequenti, come si manifestano e quali rischi comportano.
Retinopatia diabetica
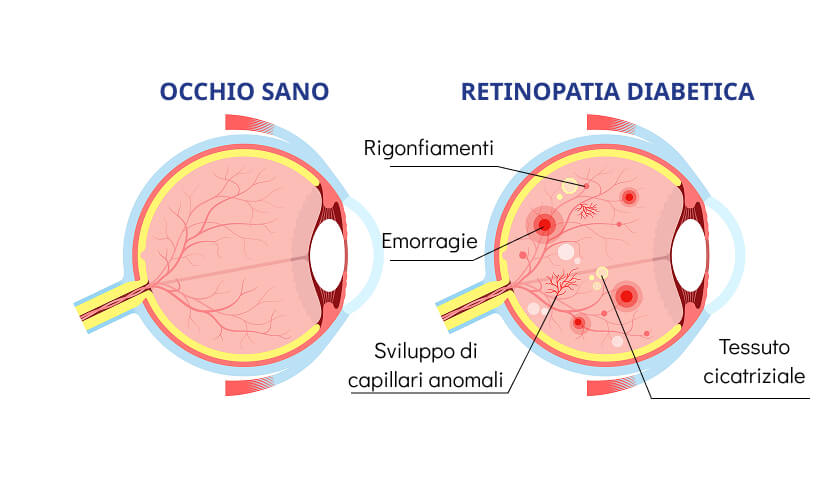
La retinopatia diabetica è la complicazione oculare più comune legata al diabete ed è causata dal danno progressivo ai piccoli vasi sanguigni della retina. Come spiegato in precedenza, l’iperglicemia cronica rende questi capillari fragili e permeabili, favorendo microemorragie, riduzione dell’apporto di ossigeno e alterazioni della struttura retinica.
Nelle fasi iniziali, i sintomi della retinopatia da diabete possono essere assenti o molto lievi: spesso il paziente non avverte alcun disturbo visivo, motivo per cui la patologia può progredire in modo silenzioso. Con il tempo possono comparire visione annebbiata, macchie scure nel campo visivo, difficoltà nella lettura e riduzione della sensibilità ai contrasti.
Parlando, invece, di retinopatia da diabete e cura, questa si basa soprattutto sulla diagnosi precoce. Quando individuata nelle fasi iniziali, è possibile rallentarne l’evoluzione attraverso un attento controllo metabolico e trattamenti mirati. Nei casi più avanzati, ci sono diverse opzioni terapeutiche che possono venirci in aiuto, come ad esempio il laser retinico, che serve a ridurre il rischio di sanguinamenti e progressione della malattia, e le iniezioni intravitreali di farmaci specifici, utilizzate per controllare l’infiammazione e la crescita di vasi anomali.
Edema maculare diabetico
L’edema maculare diabetico è una complicanza strettamente correlata alla retinopatia e rappresenta una delle principali cause di riduzione visiva nei pazienti diabetici. Colpisce la macula, la zona centrale della retina responsabile della visione fine e dettagliata, necessaria per leggere, guidare e riconoscere i volti.
Nel diabete macula, l’aumento della permeabilità dei vasi sanguigni provoca un accumulo di liquidi nella macula, determinandone l’ispessimento. Questo processo porta a una progressiva perdita visione centrale diabete, con immagini deformate, difficoltà a mettere a fuoco e riduzione della nitidezza.
I trattamenti oggi disponibili sono efficaci soprattutto se l’edema viene diagnosticato precocemente. Le terapie di prima linea includono le iniezioni intravitreali di farmaci anti-VEGF, che riducono la fuoriuscita di liquidi e l’infiammazione, e in alcuni casi il laser maculare, utilizzato per stabilizzare la retina. Il monitoraggio regolare tramite esami diagnostici avanzati, come l’OCT, è fondamentale per valutare la risposta alle terapie e preservare la visione centrale nel lungo periodo.
Glaucoma e altre patologie oculari
Il diabete è considerato un fattore di rischio anche per lo sviluppo del glaucoma, una patologia cronica caratterizzata da un danno progressivo del nervo ottico. Nei pazienti diabetici, le alterazioni del microcircolo e i meccanismi infiammatori possono favorire un aumento della pressione oculare o rendere il nervo ottico più vulnerabile anche a valori pressori solo lievemente elevati. Questo spiega perché la correlazione tra diabete e rischio di glaucoma risulti maggiore rispetto alla popolazione generale.
Il glaucoma, soprattutto nelle fasi iniziali, è spesso asintomatico e può evolvere lentamente senza segnali evidenti, compromettendo progressivamente il campo visivo. Per questo motivo, nei pazienti diabetici è fondamentale controllare regolarmente la pressione oculare e valutare lo stato del nervo ottico attraverso esami specifici.
Oltre al glaucoma, il diabete può essere associato anche ad altre patologie oculari meno note ma clinicamente rilevanti. Citiamo ad esempio il distacco della retina, che può verificarsi come conseguenza di retinopatia avanzata e sanguinamenti vitreali, e alcune alterazioni corneali, come ridotta sensibilità della cornea o difficoltà di cicatrizzazione.
Cataratta nel paziente diabetico
La cataratta diabetica è un’altra complicanza frequente: il diabete, infatti, tende ad accelerare la formazione della cataratta, portando a un’opacizzazione del cristallino in età più precoce rispetto alla popolazione non diabetica. L’alterazione del metabolismo del glucosio all’interno dell’occhio favorisce modifiche strutturali del cristallino, che perde progressivamente la sua trasparenza.
Il legame tra diabete e cataratta si manifesta con sintomi come vista offuscata, riduzione della nitidezza, maggiore sensibilità alla luce e difficoltà nella visione notturna. In questi casi, il calo visivo può interferire in modo significativo con le attività quotidiane e con il monitoraggio stesso della retina.
La buona notizia è che la cataratta può essere trattata efficacemente con la chirurgia, un intervento sicuro e consolidato che consente di rimuovere il cristallino opacizzato e sostituirlo con una lente intraoculare artificiale. Nei pazienti diabetici, l’intervento permette non solo di ripristinare la vista, ma anche di migliorare la possibilità di controllare e monitorare eventuali altre complicanze retiniche, contribuendo in modo decisivo alla qualità della vita visiva.
Diagnosi precoce e screening: quali esami fare
La diagnosi precoce legata a diabete e vista è uno degli strumenti più efficaci per prevenire la perdita visiva e gestire in modo corretto le complicazioni oculari legate al diabete. Dato che molte patologie oculari diabetiche possono svilupparsi senza sintomi evidenti nelle fasi iniziali, lo screening oculare per il diabete deve essere regolare e strutturato, anche in assenza di disturbi visivi.
Tra i principali esami degli occhi correlati al diabete rientrano:
- Fundus oculi: consente di osservare direttamente la retina e i vasi sanguigni, permettendo di individuare segni precoci di retinopatia diabetica o sanguinamenti;
- OCT (Tomografia a Coerenza Ottica): un esame non invasivo e ad alta precisione che analizza gli strati della retina e della macula, fondamentale per diagnosticare e monitorare l’edema maculare diabetico;
- Tonometria: misura la pressione intraoculare ed è essenziale per valutare il rischio di glaucoma, particolarmente aumentato nei pazienti diabetici;
- Esami della macula e del nervo ottico: permettono di valutare la funzione visiva centrale e lo stato delle strutture più sensibili dell’occhio, spesso coinvolte nelle complicanze del diabete.
La frequenza dei controlli varia in base al tipo di diabete, alla durata della malattia e alla presenza di eventuali alterazioni già diagnosticate, ma in generale è consigliata una visita oculistica annuale, o più ravvicinata se indicato dallo specialista.
La prevenzione è il primo passo per proteggere la vista e mantenere una buona qualità visiva nel tempo: prenota un controllo oculistico presso le cliniche Vista Vision, presenti in tutta Italia. Grazie a tecnologie diagnostiche avanzate e a un team di oculisti specializzati, possiamo individuare precocemente le complicazioni oculari del diabete e impostare un percorso di monitoraggio e trattamento personalizzato.